从“炎症毒素”到“认知守护者”,口服LPS用‘菌群钥匙’,开启脑健康防御模式!
通过口服LPS恢复糖尿病相关认知功能障碍者的空间学习能力
糖尿病作为全球增长最快的代谢性疾病之一,其并发症网络已远超传统认知。除心血管、视网膜及肾脏病变外,糖尿病相关认知功能障碍(Diabetes-Related Cognitive Dysfunction, DRCD)近年来成为研究焦点——约20%-30%的糖尿病患者出现记忆减退、执行功能下降等神经损伤表现,严重者可进展为痴呆,极大削弱患者生存质量。
尽管高血糖、胰岛素抵抗及晚期糖基化终产物(AGEs)累积被认为是DRCD的核心诱因,但慢性低度炎症驱动的“神经-代谢-免疫轴”紊乱在其中扮演的关键角色仍未完全阐明。值得注意的是,肠道菌群衍生的LPS作为内源性促炎因子,可通过破坏血脑屏障、激活小胶质细胞及抑制海马神经发生等途径加剧认知损伤,而糖尿病患者的肠道通透性增加及菌群失调进一步放大了这一“炎症风暴”。
然而,近期研究揭示低剂量LPS可能通过诱导免疫耐受或表观遗传调控产生神经保护效应,这一“双重作用”的分子开关机制引发学界重新审视LPS在DRCD中的潜在价值。本研究首次发现口服特定剂型LPS可显著恢复糖尿病模型动物的空间学习能力,并通过调控TLR4/NF-κB通路与肠脑轴通讯逆转海马突触可塑性损伤。这一发现不仅挑战了传统“LPS有害论”的单一视角,更为DRCD的干预提供了兼具靶向性与临床可行性的新策略。
- 以下为相关文献详情内容 -
通过口服LPS恢复糖尿病相关认知功能障碍者的空间学习能力
摘要
背景/目标:
在以前的报告中,我们的研究小组表明,口服来自成团泛菌的LPS(泛菌糖脂质)可以预防链脲佐菌素(STZ)诱导的小鼠糖尿病相关认知功能障碍(DRCD)的进展,而不会引起明显的副作用。然而,口服LPS对DRCD的治疗效果仍然未知。
材料和方法:
我们对之前的动物实验模型进行修改,以研究口服LPS是否可以恢复DRCD病发后的认知功能。
结果:
Morris水迷宫(MWM)实验显示,在侧脑室给药STZ后的第13天,其学习和记忆能力显著下降,从而为动物模型中DRCD的发生提供了证据。观察到认知障碍后开始口服LPS(每天1mg/kg)。经过28天的治疗后,通过口服LPS的小鼠显示空间学习能力显著恢复,这是早期痴呆的症状,而与未治疗组相比,观察到其空间记忆只有恢复的趋势。
结论:
这些结果仅限于MWM,表明口服LPS是一种有前途的恢复空间学习能力下降的治疗策略。
关键词:LPS,口服,认知功能障碍,痴呆,神经保护
糖尿病是一个全球性的健康问题,影响着全球5.37亿人。此外,糖尿病相关的认知功能障碍(DRCD)是糖尿病最严重的并发症之一(1),其缺乏预防或治疗,对全球健康构成了重大风险。在本研究中,我们研究了口服成团泛菌LPS(泛菌糖脂质)对DRCD治疗的影响。
我们之前的研究表明,口服来自成植物乳杆菌P.agglomerans(OAL)的LPS可预防快速老化小鼠倾向(SAMP8),小鼠中高脂饮食诱导的认知功能障碍(2)。在另一项研究中,我们还观察到OAL可以预防链脲佐菌素(STZ)诱导的小鼠DRCD,而没有引起任何显著的副作用,这从Morris水迷宫(MWM)得到了证明(3)。虽然OAL对DRCD的治疗效果尚未确定,但对其治疗效果的预期很高,因为它已被证明是安全的且副作用很少(4)。基于我们之前的研究结果,本研究旨在研究OAL是否通过MWM改善了STZ诱导的DRCD小鼠的空间学习认知表现。
实验结果
验证处理效果的实验系统。在我们之前的研究中,我们发现OAL可以预防STZ诱导的小鼠DRCD(4)。连续OAL后1周给予脑室内(icv)注射STZ,3周后,使用MWM评估STZ诱导的DRCD小鼠的学习和记忆能力。图1A显示了我们用于评估OAL对STZ诱导的DRCD的预防效果的方案(预防实验)。虽然该实验系统可以验证OAL对DRCD发病的预防作用,但它不允许验证OAL对已建立的DRCD的治疗效果。
图一
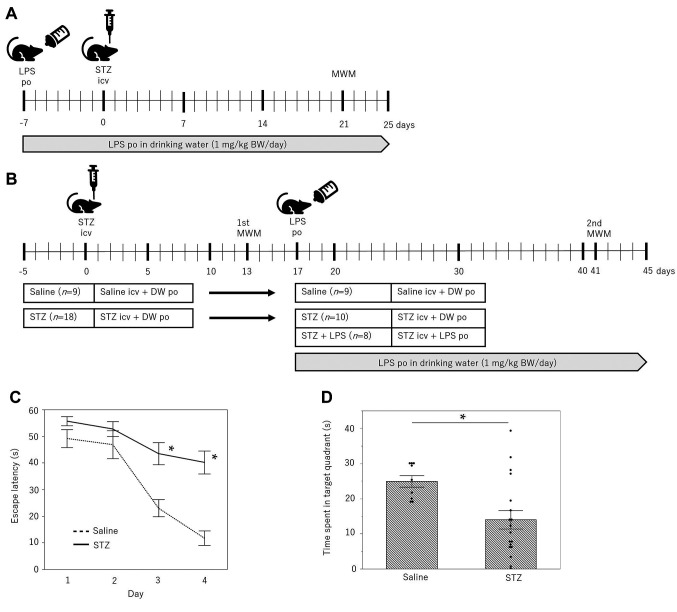
(A) 预防性实验的方案。(B)治疗实验的方案。(C)在4个训练日期间,STZ组和盐水组的逃避潜伏期。(D)在探针测试中,STZ组和盐水组在目标象限中花费的平均时间。数据表示为平均值的平均标准误差。*学生t检验p<0.01。
为了研究OAL对DRCD的治疗效果,我们首先尝试建立一个方案,该方案允许我们通过改变OAL给药的时间来分析治疗效果,该方案的背景是以前报道的评估预防效果的方案(3)。因此,我们对小鼠进行icv STZ,13天后,我们使用MWM(第一个MWM)评估小鼠是否建立了DRCD。随后,将OAL施用于表现出学习和记忆能力受损的小鼠,如MWM所证明的。图1B显示了用于评估OAL对STZ诱发的DRCD的治疗效果的方案(治疗实验)。这两个协议在OAL的时间上有所不同。在预防实验中,OAL将在STZ用药前7天开始,而在治疗实验中,OAL将在STZ用药后17天给药。
STZ层段控制阀给药后第13天的首次MWM结果如图1C和1D所示。在训练期间,在第三天(p=0.003)和第四天(p<0.001),施用STZ的小鼠的逃避潜伏期显著长于施用盐水的小鼠。此外,施用STZ的小鼠在目标象限中花费的时间显著少于施用盐水的小鼠(p=0.002)。
因此,第一次MWM的结果显示,在静脉注射STZ后约13-17天,空间学习记忆受损,为DRCD的发病提供了证据。这些小鼠作为DRCD模型,验证OAL对已建立的DRCD的治疗效果。
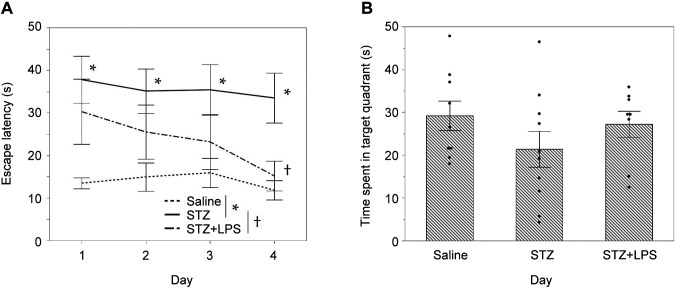
口服LPS的治疗效果。在18只icv STZ给药的小鼠中,8只在icv给药STZ后17天每天接受剂量为1 mg/kg体重(BW)的OAL,其余10只根据治疗实验方案在同一时期口服无菌水作为对照(图1B)。OAL对DRCD的影响是通过MWM开始OAL(第二个MWM)后24天开始评估的。
如图2A所示,与第二次MWM中的盐水处理的小鼠相比,在4天的训练期中,STZ给药的小鼠具有显著更长的逃避潜伏期和学习能力(第一天至第四天;分别为p=0.008、p=0.021、p=0.04和p=0.004)。此外,在第二次MWM中,随着每次训练的进行,STZ+LPS组的逃避潜伏期逐渐减少(图2A)。第二次MWM的结果显示,在训练期间,STZ+LPS和盐水组之间的逃避潜伏期没有显著差异(图2A)。在训练的第四天,STZ+LPS组的逃避潜伏期明显短于STZ组(p=0.019,图2A)。在第二次MWM的探测试验中(图2B),与STZ组相比,STZ+LPS组表现出有空间参考记忆恢复的趋势,在目标象限停留的时间略有增加;但各组之间的差异没有统计学意义。
因此,与无菌蒸馏水组相比,OAL组在第二次MWM期间的逃避潜伏期更短,在目标象限停留的时间更长,这表明OAL对STZ诱导的DRCD有治疗作用。此外,在开始OAL后的24-28天左右观察到OAL对STZ诱导的DRCD的治疗效果。由OAL而导致的小鼠体重没有显著的增加或减少(数据未显示)。
图二.口服LPS对STZ诱导的DRCD小鼠的影响。
讨论
为了研究OAL在DRCD治疗中是否有用,我们修改了方案,以检验OAL在预防DRCD方面的有效性(图1A),并在确认icv给药STZ后DRCD发病后开始OAL(图1B)。通过这个协议,我们成功地创建了一个模型,可以检查从DRCD中获得的恢复(图1C和1D,图2A和2B)。两种方案的主要区别在于,在预防实验中,OAL是在STZ icv给药前开始的,而在治疗实验中,OAL是在STZ icv给药后确认的DRCD发病后开始的。治疗实验的结果表明,OAL有助于恢复DRCD的学习能力,也可能恢复记忆能力(图2A和B)。
海马体功能的丧失是早期痴呆的一个标志,这与学习和记忆能力的丧失有关(7-9)。我们之前的研究表明,预防性OAL可以防止加速衰老的SAMP8小鼠的空间学习和空间记忆以及注射STZ小鼠(糖尿病痴呆)的下降,MWM(2,3,10,11)。尽管围绕动物的空间学习和空间记忆的下降与人类认知能力的下降之间的对比存在争议,但动物和人类的认知能力下降都与海马功能障碍有关(9)。因此,动物模型对于评估痴呆症患者早期学习和记忆功能的丧失是有用的。
在本研究中,我们使用MWM研究了OAL对STZ诱导的小鼠DRCD的治疗作用,这补充了我们之前的报告(3),并扩展了OAL的有效性。在我们之前的研究中,我们证实了OAL通过促进外周血白细胞中膜结合集落刺激因子(CSF1)的表达来抑制STZ诱导的DRCD,进而激活大脑小胶质细胞中的CSF1受体(3)。然而,需要进一步的研究来确定OAL是否促进STZ诱导DRCD后白细胞中CSF1的表达。
小胶质细胞的激活通过清除大脑中的代谢废物,发挥着关键的神经保护作用。我们最近的研究表明,OAL(0.01-1mg/kg,持续7天)激活腹腔巨噬细胞,并通过TLR4信号通路增强吞噬活性(12)。此外,OAL处理的小鼠中的小胶质细胞显示可以促进吞噬作用,并显著减少大脑中的代谢废物,如淀粉样蛋白-β和变性tau蛋白(3,11)。此外,由OAL增强的白细胞介素10诱导小胶质细胞形成抗炎形式(13),而热休克蛋白在大脑中表现出神经保护和抗炎作用(14),使它们成为DRCD的潜在目标。因此,OAL不仅可以预防DRCD,还可以通过去除导致痴呆的淀粉样蛋白-β和tau蛋白,以及通过诱导抗炎反应和组织修复来发挥治疗作用。
OAL对组织巨噬细胞的多面激活可能是DRCD预防和治疗作用的一个因素。本研究的结果表明,OAL对糖尿病性痴呆有治疗作用,并通过一种新型的脑废物清除机制发挥作用。因此,OAL可能是治疗糖尿病引起的轻度痴呆的潜在治疗药物。
如图2A所示,OAL给药的小鼠再MWM的逃避潜伏期明显缩短,表明OAL在动物模型中恢复了空间学习。海马体是大脑中记忆、空间认知和学习的关键区域。海马角1(CA1)区域对于长期记忆的形成、空间认知和决策尤为重要(15-18)。此外,位置细胞是一种位于CA1区域的锥体细胞,对于理解动物的运动机制和空间认知行为至关重要(17,19)。位置细胞的活动模式表明,这些神经元的作用与空间认知相关,并与空间中的特定位置相对应(20)。本研究结果表明,LPS通过改善小鼠CA1区位置细胞的功能来恢复空间学习能力。然而,本研究仅评估了MWM中的LPS,需要进一步的研究纳入额外的痴呆评估系统来阐明LPS增强空间学习的机制。
DRCD是糖尿病最严重的并发症之一(1),目前全球约有5500万人患有阿尔茨海默病(AD)(21)。尽管治疗AD是一个临床挑战,但目前的治疗方法可以减缓该疾病的发作和进展(22,23)。虽然乙酰胆碱酯酶抑制剂(24)和谷氨酸受体拮抗剂(25)可以减缓痴呆症的进展,但这些药物并不能改善受影响患者的认知功能。Tau蛋白调节剂(26)和朊病毒蛋白抑制剂(27)也显示出了治疗痴呆的一些前景,但它们仍处于实验阶段,处于药物开发的早期阶段。此外,尽管右美托咪定(28)、吡格列酮(29)、姜黄素(30)、雷帕霉素(31)和褪黑素(32)已在动物模型中显示出治疗痴呆的潜力,但它们尚未在临床试验中进行测试。Aducanumab(33,34)作为一种抗体-药物偶联物引起了越来越多的关注;然而,值得注意的是,这种偶联物如果不能适当从体内消除,可能会造成伤害。
最近,lecanemab在美国和日本被批准用于AD引起的轻度认知障碍和轻度痴呆的治疗。lecanemab是一种人源化的IgG1单克隆抗体,它以高亲和力与淀粉样蛋白-β可溶性原纤维相结合。在一项多中心、双盲、三期试验中,lecanemab减少了早期AD的淀粉样蛋白标志物(AD引起的轻度认知障碍或轻度痴呆),并导致中度减少认知能力下降(37)。因此,lecanemab有望成为治疗早期AD的第一个药物,但其作用是抑制认知能力下降的进展,而不是恢复。此外,对淀粉样蛋白相关影像学异常的不良事件仍存在一些担忧(37)。
与不能作为预防痴呆措施的药物不同,LPS是安全的(4),并且可以作为膳食补充剂预防使用,这表明OAL比药物更安全、更有效。此外,我们的研究结果表明,OAL可以恢复受损部位细胞的功能,OAL可能是一种治疗轻度痴呆的潜在方法。恢复痴呆症患者的认知能力仍然是一个全球性的挑战。我们提出这份简短的报告来支持我们之前的研究结果,并为未来研究开发第一个恢复空间学习的治疗策略提供基础。
结论
本研究阐明了口服LPS(泛菌糖脂质)在糖尿病相关认知功能障碍(DRCD)小鼠模型中逆转空间学习障碍的治疗潜力。这种认知功能的恢复,强调了LPS作为一种有前途的非药物干预与糖尿病相关的认知缺陷的相关性。未来的研究应集中于理解其潜在的机制,并探索这些效应在认知衰退的不同模型和阶段中的一致性。这可能会产生新的基于饮食的疗法,以管理糖尿病人群的认知障碍,从而提高生活质量和减少糖尿病并发症的负担。
免责声明
以上部分内容来源于外网我们重在信息分享,版权归属原作者或原刊发平台所有,如有侵权、信息有误或其他异议,请联系我们,我们将在24小时内删除或整改。
复合免疫 健康活力